LEPRA, TRATAMIENTO Y PREVENCION.
CONCEPTO
La lepra es una enfermedad infecciosa, de nula transmisibilidad cuando está debidamente tratada, producida por la bacteria Mycobacterium leprae y Mycobacterium lepromatosis,[1] [2] descubierta como agente causal del mal por el médico noruego Gerhard Armauer Hansen, debido a lo cual se los denomina, respectivamente, enfermedad de Hansen a una, y bacilo de Hansen a la otra. La lepra fue históricamente incurable, mutilante y vergonsoza, al punto de que, entre otras medidas, se decretó en 1909, por demanda de la "Sociedad de Patologías Exóticas, «la exclusión sistemática de los leprosos» y su reagrupamiento en Leproserías como medida esencial de profilaxis.
Se sabe que la lepra afecta a la humanidad desde al menos el 600 a. C., y fue bien diagnosticada en las civilizaciones de la Antigua China, Antiguo Egipto e India.[3] En 1995, la Organización Mundial de la Salud (OMS) estimaba que entre dos y tres millones de habitantes seguían permanentemente discapacitados por lepra.[4] Aunque las forzadas cuarentenas o segregación de pacientes es infundada e innecesaria —y es considerada no ética— aún se mantienen leprosarios en países como Argentina, Brasil, China, India[5] China,[6] Japón,[7] Egipto, Rumania,[8] Nepal, Somalia, Tanzania, Liberia, Vietnam[9] y República Dominicana. Actualmente se sabe fehacientemente que muchas de esas personas que fueron segregadas en esas comunidades, y presumidos de tener lepra, en realidad acusaban sífilis,[10] que sí es altamente contagiosa. La lepra, que no es contagiosa, tiene a aproximadamente al 95% de la población con inmunidad,[11] y luego de sólo unos días de tratamiento no se sufre más la infección.[12] [13]
El estigma social-religioso que se asoció con las formas avanzadas de lepra continúa en muchas regiones, y sigue siendo el mayor obstáculo a la autodenuncia y tratamientos tempranos. Esos tratamientos efectivos recién aparecen a fines de 1930 con la introducción de la sulfona dapsona y derivados. Sin embargo, aparecieron cepas del bacilo de la lepra resistentes a la dapsona, hasta la aparición de la terapia multidroga (MDT) en los años 80.[14]
Su difusión es muy vasta, pero es más frecuente en los países tropicales o templados. Presenta dos tipos principales: la lepra tuberculoide, que produce grandes manchas hiperestésicas y más tarde anestésicas, y la lepra lepromatosa, que origina grandes nódulos en la piel (lepromas). La progresión de las lesiones es causa de grandes deformaciones.[15] Durante la Edad Media fue una enfermedad muy difundida. El tratamiento de la enfermedad, hoy en día, varía entre seis meses y dos años, según las formas, y se basa en la administración de sulfonas
TIPOS DE LEPRA
La lepra tuberculoide se manifiesta por manchas en la piel, o más frecuentemente placas, generalmente únicas o en número reducido. Las manchas tienen bordes bien definidos. Su superficie está seca, su textura es irregular y son de un color rosado o cobrizo. Los enfermos sufren de alopecia y/o de pérdida progresiva de la sensibilidad al tacto, la temperatura y el dolor. Se pueden observar nervios periféricos inflamados en las cercanías de la lesión.
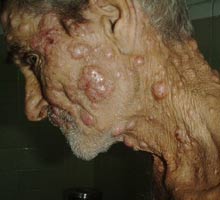
La lepra lepromatosa se manifiesta por manchas de color brillante, difíciles de definir en sus bordes, que se extienden por todo el cuerpo. En su comienzo no produce alteraciones de la sensibilidad, aunque en un grado avanzado provoca la amputación espontánea de los miembros extremos: dedos de las manos y de los pies y, en el rostro, de cejas, pestañas, nariz y orejas, lo que constituye la facies leonina (cara leonina).
La lepra borderline (BB) se manifiesta por manchas y placas polimorfas, de bordes poco nítidos, que pueden degenerar en ulceraciones o provocar la aparición de nuevas manchas. Las lesiones pueden extenderse a cara, manos y pies.
Existen también reacciones leprosas, caracterizadas por episodios de inflamación aguda.
PATOGENIA E INMUNIDAD
La clínica del paciente depende de su reacción inmune a la bacteria. La bacteria produce citoquinas que inducen y medían la activación macrofágica y fagocitosis.
La semiología de la lepra es función de la reacción inmune del paciente,[22] y puede tomar dos formas: tuberculoide o lepromatosa.
Los pacientes con lepra tuberculoide tienen una fuerte reacción celular pero baja humoral (baja titulación de anticuerpos): presentan por lo tanto reacción positiva a la lepromina. Los tejidos infectados típicamente tienen muchos linfocitos y granulomas, pero relativamente pocas bacterias.[23]
En la lepra lepromatosa aparecen numerosas máculas eritematosas, pápulas o nódulos.[24] [25] Existe extensa destrucción de tejidos, como por ejemplo cartílago nasal y orejas, apareciendo en fases avanzadas la típica "facies leonina". También hay afectación difusa de los nervios periféricos con pérdidas sensoriales.
CONTAGIO
Es de difícil contagio. Según la Sociedad Argentina de Dermatología (SAD), la transmisión es "de persona a persona" por un contacto directo y prolongado, calculado en aproximadamente de 3 a 5 años.[26] Se produce entre un enfermo con posibilidad de transmitir la enfermedad (ya que no todos los que padecen lepra eliminan bacilos fuera de su organismo) y una persona sana susceptible. Es decir que debe mediar una predisposición especial para poder enfermar. La mayoría de las personas posee resistencia natural al Mycobacterium leprae.[27]
EPIDIMIOLOGIA
Distribución de la lepra, 2003.Se estima que entre dos a tres millones de personas están permanentemente discapacitadas debido a la lepra.[4] India tiene el mayor número de casos, en segundo lugar Brasil y Birmania tercero.
En 1999, la incidencia mundial de la lepra era estimada en 640.000 (con 108 casos en EE.UU.); en 2000, 738.284, señalando para 2000, la Organización Mundial de la Salud (OMS) listaba 91 países con lepra epidemiológicamente endémica. India, Birmania y Nepal con el 70% de los casos. En 2002, 763.917 nuevos casos se detectaron mundialmente, y para ese año la OMS listó a Brasil, Madagascar, Mozambique, Tanzania y Nepal con el 90% de casos de mal de Hansen.[5]
De acuerdo a recientes estadísticas de la OMS, están decreciendo en aproximadamente 107.000 casos (o el 21 %) desde 2003 a 2004. Y decrece consistentemente en los siguientes tres años. Los casos registrados de MH fue 286.063; y 407.791 nuevos casos detectados en 2004.
En EE.UU. se cree que hay subregistros, ausencia de denuncias y aumento de casos; allí se articula con los Centros para el Control y la Prevención de Enfermedades de los Estados Unidos (CDC).[28] Aunque el número de casos continua cayendo, hay bolsones de alta prevalencia en ciertas áreas como Brasil, Sudese Asiático (India, Nepal), partes de África (Tanzania, Madagascar, Mozambique) y el oeste del Pacífico.
Para contener esta enfermedad, países como Estados Unidos destinaron ciertas áreas geográficas para el confinamiento de los enfermos. Un ejemplo de ello es la ísla Culión, situada en Filipinas.
TRATAMIENTO
Se administra por vía oral Dapsona (DDS) 50 a 100 mg/día. La posibilidad de resistencia a DDS se reduce si se administra simultáneamente rifampicina 10 mg por kg por día. Si hay fiebre, granulocitopenia o ictericia, se interrumpe la DDS y se administra Clofazimina 1 a 4 mg por kg por vía bucales. La talidomida es útil para el tratamiento del eritema nudoso de la lepra (ENL en mujeres embarazadas y se administra de 100 a 400 mg/día. Los corticosteroides también son útiles. La atención quirúrgica a las extremidades puede evitar deformidades. Cabe recordar que los fármacos se administrarán con precaución y en dosis lentamente crecientes y suprimirse cuando originan una reacción llamada "reacción de la lepra" con fiebre, anemia progresiva con leucopenia o sin ella; síntomas gastrointestinales graves, dermatitis alérgica, hepatitis, trastornos mentales o eritema nudoso. Los tratamientos por lo general se prolongan por años, ya que al suprimirlo es posible que se presente un recrudecimiento.
La primera vacuna contra la enfermedad fue desarrollada por el Doctor venezolano Jacinto Convit, gracias al descubrimiento del bacilo, en cierto tipo de armadillo, que luego de ser inoculado y combinado con la vacuna para la tuberculosis resultó óptimo en el tratamiento.
PREVENCION
La prevención consiste en evitar el contacto físico cercano con personas que tengan esta enfermedad y que no hayan sido sometidas a tratamiento. Las personas afectadas con un tratamiento con medicamentos a largo plazo se vuelven no infecciosas (no transmiten el organismo que causa la enfermedad).
0 comentarios